La vacunación en España ¿recomendable u obligatoria?

Cerebro y alcohol
28/10/2017
El Big-Bang de la Vida Humana. Identidad y regulación genética
31/10/2017Por Nicolás Jouve. Catedrático emérito de Genética y presidente de CíViCa. Publicado en Páginas Digital el 30 de Octubre de 2017
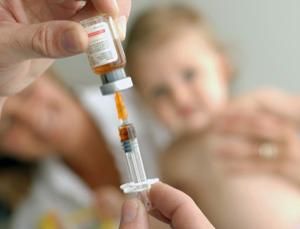
Antes de hablar sobre la conveniencia de la vacunación es necesario conocer los datos sobre este importante apartado de la salud pública e individual. Las vacunas preparan el cuerpo humano para que en un futuro esté equipado con los recursos necesarios para evitar una infección. Las vacunas consisten en preparados de moléculas similares a “antígenos”. Es decir, moléculas que se comportan como las que suelen llevar en su superficie los virus, bacterias u otros patógenos, que se proporcionan esporádica o regularmente por vía oral, inhalación o inyección. Cuando se administran en las dosis adecuadas no van a provocar la enfermedad que generarían estos agentes, sino que van a estimular al sistema inmunológico de la persona a la que se le suministran, de modo que se activa su sistema inmunológico, los linfocitos y demás células de defensa y se sintetizan “anticuerpos”, específicos contra esos antígenos, que quedan en el organismo durante meses o años para destruir al patógeno que intente invadirlo.
En relación con la vacunación, hay una cuestión de ética colectiva y también de responsabilidad personal. Cuando una enfermedad contagiosa ataca a una población humana no protegida por vacunación, cada persona queda expuesta a adquirir la enfermedad con el único recurso de su propio sistema inmunológico. Normalmente serán los niños pequeños y los ancianos los más vulnerables, bien por no haber desarrollado los anticuerpos contra el virus, la bacteria o el agente causante, o por contar con un sistema inmunológico deprimido. Hay un principio de “inmunidad colectiva” que nos dice que en las circunstancias indicadas cuantas más personas se vacunen, más personas de la población se beneficiarán indirectamente, incluidas las que por alguna razón no se pudieran vacunar. Lo que se está haciendo es dificultar la propagación del agente infeccioso al haber más personas inmunizadas que hacen de barrera. El resultado es que a mayor proporción de personas vacunadas de la población menor será la proporción de personas afectadas. Los expertos señalan que lo ideal sería alcanzar no menos del 80% de la población vacunada para alcanzar el umbral de inmunidad colectiva y frenar así la propagación de un nuevo brote infectivo como un virus u otro agente infeccioso.
De modo que el hecho de vacunarse no es un capricho ni un antojo del que uno puede prescindir. Es una conquista de la ciencia desde que el médico rural inglés Edward Jenner (1749-1823), el “padre de la inmunología” descubrió la vacuna contra la viruela, partiendo de la observación de la inmunidad a esta enfermedad de las personas que trabajaban en granjas en contacto con el ganado vacuno. Obviamente, el virus de la viruela que ataca a las vacas no es infeccioso para el hombre, pero por su parentesco posee antígenos que inducen las defensas contra los anticuerpos del virus de la viruela humana. Tras este gran descubrimiento se produjo una oleada de investigaciones y poco a poco fueron siendo posibles más vacunas para un amplio abanico de infecciones.
Hoy se producen vacunas que contienen los propios patógenos vivos pero atenuados, como por ejemplo virus inactivados o matados, otras tienen las toxinas inactivadas o simplemente fragmentos de un patógeno, o de células, ADN, etc. Pero la idea fundamental es la de estimular la activación de nuestras propias defensas de manera específica y estar así preparados ante la previsible exposición a un patógeno.
Dada la doble responsabilidad personal y colectiva, las autoridades sanitarias de todos los países promueven campañas de vacunación, obligatoria o no, que van dirigidas a los más pequeños, desde el nacimiento y también a los adultos, ante determinadas circunstancias o ante la eventualidad de posibles brotes de carácter epidémico.
Sin embargo, en ciertos sectores de la población en España y otros países de nuestro entorno, se empieza a apreciar una posición negativa hacia las vacunas. La conveniencia para defender a los más pequeños y evitar la propagación entre los mayores está clara. ¿Por qué entonces la reticencia a las vacunas? Es cierto que ha habido casos desafortunados que han contribuido a ello. Recordemos la sentencia del Tribunal Superior de Justicia de Asturias (TSJA), de febrero pasado, por el que Andrea, una niña de 13 años, se convertía en la primera víctima mortal de la vacuna contra el cáncer de cuello uterino, el temido papiloma, en España. Sin embargo, el problema, según indica la citada sentencia, no está tanto en cuestionar si la administración de la vacuna como profilaxis contra el virus del papiloma humano está o no indicada para las jóvenes adolescentes, sino en el deber de vigilancia por la administración sanitaria ante las reacciones adversas que puede provocar su aplicación.
Es decir, además de la responsabilidad personal y colectiva de la vacunación, debe existir una obligación por parte de los poderes públicos para, no solo establecer las campañas de vacunación, sino hacer un seguimiento de sus efectos en la población y atender a los ciudadanos en casos concretos o incidentes tan graves como el de Andrea. Lo cierto es que en España las vacunas son voluntarias, salvo supuestos excepcionales, como ante una epidemia, o ante la duda de unos brotes epidémicos, en los que existen mecanismos legales para establecer su obligatoriedad, lo cual, dicho sea de paso, es un contrasentido, ya que ¿cómo puede admitirse que sólo pueda implementarse una medida forzosa de vacunación en el marco de una epidemia ya declarada?
Como un dato a favor de la conveniencia de la vacunación hay que señalar que en 2002 la Organización Mundial de la Salud estimaba que las vacunas salvan más de dos millones de vidas al año.
Por ello, es importante que los ciudadanos crean en la necesidad de la vacunación y que no tomen las campañas como una mera recomendación, para a continuación negarse a seguirla ante incidentes o recelos contra los pretendidos intereses de las empresas comerciales fabricantes de las vacunas, los posibles efectos secundarios u otras causas. Es paradójico pero muchas personas creen que las vacunas no son necesarias porque determinadas enfermedades han desaparecido. Esto no solo es incierto, sino una irresponsabilidad si pensamos en lo rápido que podría propagarse de nuevo, por ejemplo una infección vírica, si se dieran las circunstancias de desprotección generalizada de la población. Resulta paradójico también constatar que sean en ocasiones profesionales del sector sanitario los que se muestran más reticentes a las vacunas, cuando tal decisión va en contra de los conocimientos científicos que se les debe suponer y le da la espalda a un principio básico de su relación con los pacientes y usuarios, como es el de primum non nocere (primero no hacer daño).
El hecho de que la vacunación sea voluntaria en España da lugar a que se produzcan situaciones de rechazo a determinadas vacunas por parte de algún menor, o de sus padres. Como señalaba el Comité de Bioética de España en su informe de enero de 2016 [1] nuestro ordenamiento jurídico no ha incorporado explícitamente el deber de vacunación, aunque sí existe base legal suficiente que permitiría que se adoptara la decisión de vacunación forzosa en determinados supuestos específicos, y fundamentalmente en el caso de epidemias, es decir, cuando exista un riesgo concreto para la salud pública. Nuestro sistema jurídico establece únicamente un calendario de vacunación infantil “recomendado”, que elabora el Consejo Interterritorial del Sistema Nacional de Salud.
Afortunadamente la gran mayoría de los padres aceptan las vacunas como un seguro de salud preventiva y de vida para sus hijos. Los datos estadísticos del Ministerio de Sanidad, Servicios Sociales e Igualdad del año 2014 señalan que el porcentaje de niños que había recibido la serie básica de las vacunas (primo-vacunación) recomendadas superaba en todos los casos el 96%, porcentaje que aparece prácticamente sin cambios destacables en las series desde 2001. Igualmente, los porcentajes de niños que recibieron las dosis de recuerdo recomendadas se aproximan al 95%. Esto es lo que se debe hacer y dice mucho de la responsabilidad de los padres españoles. Hay que tener en cuenta además que, en España, las vacunaciones incluidas en el calendario oficial de cada comunidad autónoma son gratuitas y recomendadas de forma universal.
Es además algo que debería llevar a los poderes públicos a establecer una normativa de vacunación obligatoria para prevenir determinadas patologías, como existe en otros países, por ejemplo EE.UU. En España se debería implantar la vacunación obligatoria, en supuestos concretos sin necesidad de esperar a que aparezca una epidemia o, incluso, un mero brote. Contrasta la falta de una legislación a favor de la obligatoriedad de las vacunas con el celo para establecer leyes en España sobre otras cuestiones que afectan a personas individuales, sin tener en cuenta las razones de conciencia personal o el derecho a la patria potestad… Pensemos en las leyes sobre el aborto, educación, transexualidad, etc.
En todo caso cualquier ley sobre la obligatoriedad de la vacunación debería ir acompañada del necesario seguimiento y vigilancia de los posibles efectos en las personas vacunadas, así como de campañas de concienciación, incentivación, educación e información a la población acerca de los beneficios de las vacunas.